پیوند استخوان چیست؟ کاربرد و نحوه انجام آن
استخوانها بهعنوان بخش حیاتی از اسکلت بدن، نقش بسیار مهمی در حفظ شکل، ساختار و عملکرد بدن دارند. اما برخی آسیبها و بیماریها متاسفانه باعث ضعف یا نقص در استخوانها میشوند. زمانی که استخوانها به دلایل مختلف دچار آسیبهای جدی، شکستگی یا ازدسترفتن بافت شوند، احتمال آنکه بدن بهتنهایی قادر به ترمیم کامل نباشد، وجود دارد. در چنین شرایطی، یکی از پیشرفتهترین راهکارهای پزشکی برای بازسازی و ترمیم استخوانهای آسیبدیده، پیوند استخوان است که این عمل را ممکن است با نامهای دیگری از جمله انتقال استخوان یا پیوند اسکلتی نیز شنیده باشید.
در این پیوند به کمک جراحی پیشرفته، بافت استخوانی جدید به منطقه آسیبدیده منتقل میشود تا بافتهای طبیعی و عملکرد استخوان دوباره بازگردد. اهمیت این روش نهتنها در بازسازی ساختار فیزیکی استخوان بلکه در بازگرداندن عملکرد کامل بدن در آن ناحیه نهفته است.
در این مقاله، به بررسی جامع این فرایند حیاتی پرداخته و تمام جنبههای آن را از عوارض پیوند استخوان گرفته تا هزینه عمل جراحی و همچنین مراقبتهای پس از عمل پیوند، بررسی خواهیم کرد.
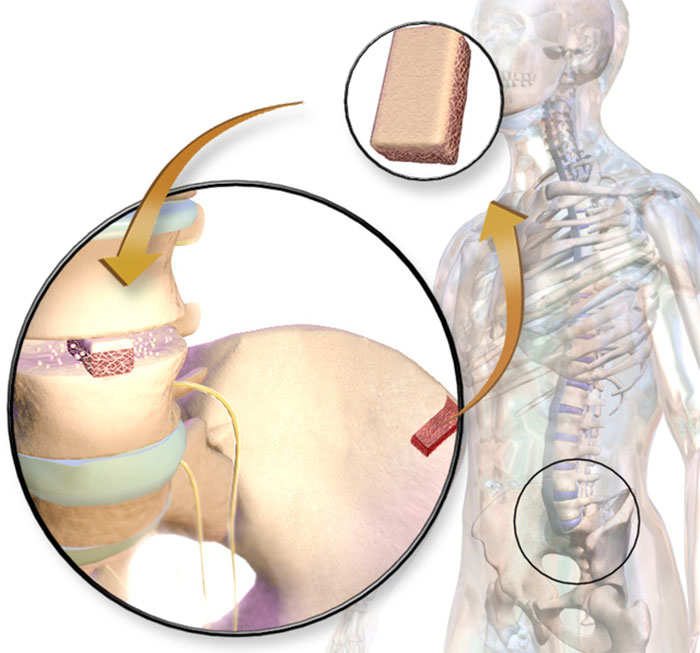
چه زمانی پیوند استخوان انجام میشود؟
همانطور که توضیح دادیم، پیوند استخوان زمانی انجام میشود که ترمیم خودبهخودی استخوان به دلیل عوامل خاصی امکانپذیر نباشد. یکی از شایعترین مواردی که نیاز به پیوند استخوان دارد، شکستگیهای پیچیده و جدی است. در برخی موارد، شکستگیهای بزرگ یا شکستگیهایی که به درستی ترمیم نمیشوند، به جراحی و عمل پیوند استخوان نیاز دارند. همچنین، اگر شکستگیها به دلیل پوکی استخوان، سرطان استخوان یا سایر بیماریهای استخوانی رخ دهند، ترمیم معمولاً بهسختی انجام میشود.
انتقال استخوان در مواردی نیز به کار میرود که فرد دچار عفونتهای استخوانی شدید (استئومیلیت) شده باشد. این عفونتها احتمال دارد بافت استخوانی را تخریب کنند و نیاز به حذف قسمت آلوده و جایگزینی آن با استخوان جدید از طریق پیوند ضروری باشد.
همچنین، بازسازی استخوان در دندانپزشکی و ایمپلنت یکی دیگر از موارد استفاده از این روش درمانی است. زمانی که استخوان فک به دلیل عفونت، ازدسترفتن دندان یا تحلیل رفتن، کاهش مییابد، از پیوند استخوان برای افزایش حجم و تراکم استخوان فک پیش از ایمپلنت استفاده میشود.
انواع عمل پیوند استخوان
پیوند اسکلتی به چند دسته کلی تقسیم میشود که هر یک بسته به نوع آسیب و نیاز بیمار مورد استفاده قرار میگیرند. یکی از انواع رایج پیوند استخوان، پیوند اتوگرافت (Autograft) است که در آن از استخوانهای خود بیمار برای بازسازی استفاده میشود. این روش مزیتهای بسیاری دارد، از جمله کاهش خطر رد پیوند و عفونت، چرا که بافت استخوانی از بدن خود بیمار گرفته میشود.
نوع دیگر، پیوند آلوگرافت (Allograft) است که در آن استخوان از بدن شخص دیگری (معمولاً اهداکننده) گرفته میشود. این روش زمانی استفاده میشود که بیمار به مقدار بیشتری استخوان برای ترمیم نیاز دارد یا استخوان مناسب در بدن خود بیمار موجود نباشد. آلوگرافتها معمولاً از بانکهای استخوان تهیه میشوند و به دلیل فرایندهای استریلیزاسیون دقیق، خطر انتقال عفونت بسیار کم است.
پیوند زنوگرافت (Xenograft) نوع دیگری از پیوند است که از بافتهای استخوانی حیوانات (معمولاً گاو یا خوک) استفاده میشود. این نوع پیوند بیشتر در دندانپزشکی و جراحیهای بازسازی فک مورد استفاده قرار میگیرد. هرچند بدن انسان ممکن است نسبت به این نوع پیوند حساسیت نشان دهد، اما پس از پردازشهای پیشرفته، این بافتها بهخوبی پذیرفته میشوند.
روند و نحوه پیوند استخوان چگونه است؟
پیوند استخوان یک فرآیند پیچیده است که توسط جراح ارتوپد انجام میشود. ابتدا بیمار باید توسط پزشک مورد ارزیابی قرار میگیرد تا مشخص شود که آیا نیاز به پیوند استخوان دارد یا خیر. پس از تأیید، مراحل جراحی شروع میشود. جراحی معمولاً با بیهوشی عمومی یا موضعی انجام میشود، که به وضعیت بیمار و نوع عمل بستگی دارد.
در مرحله اول جراحی، جراح محل آسیبدیده را باز میکند و بافت استخوانی آسیبدیده یا تخریبشده را برمیدارد. سپس مواد پیوندی که میتواند از استخوان خود بیمار (اتوگرافت) یا از منابع دیگر مانند استخوان اهداکننده (آلوگرافت) یا مواد مصنوعی باشد، به محل اضافه میشود. این مواد به عنوان یک چارچوب یا پایه برای رشد استخوان جدید عمل میکنند و کمک میکنند تا استخوان بهتدریج بازسازی شود.
روند پیوند استخوان یک فرایند دقیق و چند مرحلهای است که به مهارت جراح ارتوپد و شرایط بیمار وابسته است.
در واقع در مواردی که از اتوگرافت برای پیوند در قسمت پا استفاده میشود، جراح پا ابتدا قسمتی از استخوان بیمار را از ناحیههای مختلف برمیدارد. فرض کنیم که پیوند استخوان از لگن باشد. در این صورت جراح ارتوپد استخوان برداشت شده را به محل جراحی منتقل میکند.
این استخوان سپس بهدقت در محل آسیبدیده قرار داده شده و از پیچها، پلاکها یا سیمهای خاص استفاده میشود تا پیوند اسکلتی در جای خود ثابت و از حرکت آن جلوگیری شود. این ابزارها به استخوانها اجازه میدهند تا به خوبی به یکدیگر جوش بخورند. پس از تثبیت استخوان پیوند شده، ناحیه جراحی بخیه میشود و بیمار به اتاق ریکاوری منتقل میشود.
در مراحل بعدی، بدن شروع به بازسازی و جوش دادن استخوانهای پیوندی میکند. سلولهای استخوانی جدید به پیوند استخوانی مهاجرت کرده و بافت جدیدی تشکیل میدهند.
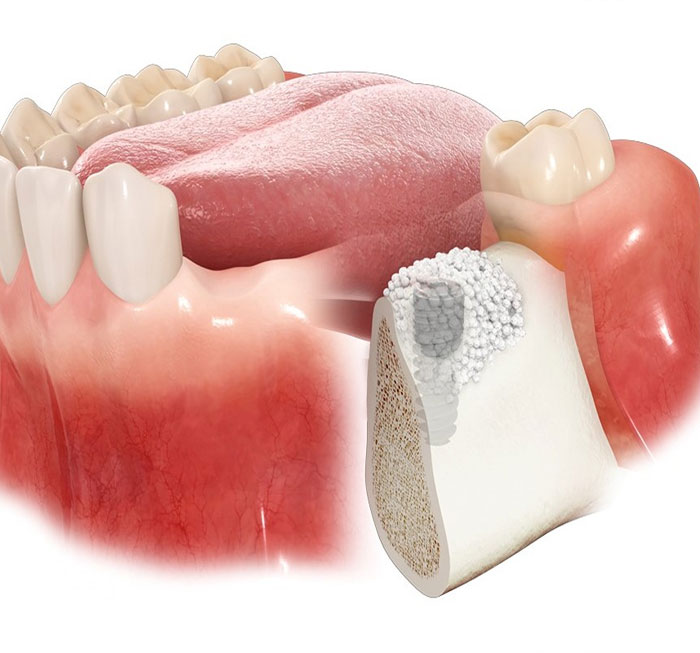
مزایای عمل پیوند استخوان
یکی از مهمترین مزایای پیوند استخوان این است که به بازسازی و ترمیم استخوانهایی که بهدلیل تصادف، بیماری یا نقص مادرزادی دچار آسیب شدهاند، کمک میکند. این روش میتواند به بازیابی عملکرد طبیعی استخوان و مفصلها کمک کند و درد ناشی از آسیب را کاهش دهد. در مواردی که شکستگی بهدرستی بهبود نیافته است، پیوند میتواند به تسریع روند بهبودی کمک کند.
مزیت دیگر این روش درمانی این است که این تکنیک میتواند در بسیاری از موارد باعث جلوگیری از نیاز به قطع عضو شود. بهعنوان مثال، در صورت آسیب شدید به استخوانهای دست یا پا، جراح دست یا پا با کمک پیوند استخوان میتواند به بازسازی این استخوانها و بازیابی عملکرد آنها کمک کند. این امر به حفظ حرکت و کیفیت زندگی بیمار کمک شایانی میکند.
همچنین، در مواردی که استخوان به دلیل بیماریهای مانند تومورهای استخوانی یا عفونتهای مزمن تخریب شده است، این نوع پیوند میتواند به عنوان یک راهحل دائمی برای بازسازی استخوان و پیشگیری از پیشرفت بیماری مورد استفاده قرار گیرد.
عوارض و خطرات عمل پیوند استخوان
هر عمل جراحی خطرات خاص خود را دارد و پیوند استخوان نیز از این قاعده مستثنی نیست. یکی از مهمترین خطرات پیوند استخوان، عدم پیوند صحیح استخوان به بافت میزبان است. این حالت میتواند باعث شکست درمان و نیاز به جراحی مجدد شود. همچنین ممکن است در برخی موارد پیوند دچار عفونت شود، که نیاز به درمان آنتیبیوتیکی یا حتی برداشتن پیوند دارد.
خطرات دیگر شامل خونریزی بیشازحد در طول جراحی، آسیب به بافتهای اطراف یا اعصاب و همچنین ایجاد لختههای خونی است. لختههای خونی ممکن است در وریدهای عمقی (ترومبوز وریدی عمقی) ایجاد شده و به ریهها منتقل شوند، که به عنوان آمبولی ریه شناخته میشود و احتمال آنکه خطرناک باشد، وجود دارد.
علاوه بر این، در صورت استفاده از مواد پیوندی مصنوعی یا آلوگرافت، احتمال رد پیوند توسط سیستم ایمنی بدن وجود دارد. در برخی بیماران ممکن است بدن به مواد پیوندی واکنش نشان داده و پیوند را قبول نکند، که در این صورت درمانهای تکمیلی مورد نیاز خواهد بود.
چه کسانی نباید پیوند استخوان انجام دهند؟
متاسفانه برخی از بیماران برای پیوند استخوان مناسب نیستند. یکی از گروههایی که نباید این جراحی را انجام دهند، بیماران با بیماریهای زمینهای کنترلنشده مثل دیابت پیشرفته یا بیماریهای قلبی شدید هستند. این شرایط ممکن است خطرات جراحی را افزایش داده و روند بهبودی را کندتر کند.
همچنین افرادی که دچار نقص سیستم ایمنی هستند، مانند افرادی که تحت درمانهای تضعیفکننده سیستم ایمنی قرار دارند (مثل شیمیدرمانی یا مصرف داروهای سرکوبکننده سیستم ایمنی)، در معرض خطر بیشتری برای عفونت پس از پیوند استخوان هستند. این بیماران ممکن است به دلیل عدم توانایی بدن در مقابله با عفونتها، دچار مشکلات جدی شوند.
علاوه بر این، کسانی که عادت به مصرف دخانیات دارند، گزینههای مناسبی برای پیوند استخوان نیستند. نیکوتین موجود در دخانیات باعث کاهش جریان خون به استخوانها میشود که این موضوع میتواند مانع بهبودی پیوند و رشد استخوان جدید شود.
آمادگیهای قبل از عمل پیوند استخوان
قبل از انجام عمل پیوند اسکلتی ، بیمار باید مراحل آمادهسازی ویژهای را طی کند تا جراحی با موفقیت و بدون عوارض جدی انجام شود. این آمادگیها شامل مشاوره با پزشک جراح ارتوپد و تیم درمانی است که باید وضعیت سلامتی کلی بیمار و سابقه پزشکی او را بهدقت بررسی کنند. ممکن است پزشک آزمایشهای خون، عکسبرداری با اشعه ایکس یا سیتیاسکن را تجویز کند تا وضعیت استخوانهای بیمار و نواحی نیازمند پیوند بهطور دقیق مورد بررسی قرار گیرد.
همچنین، اگر بیمار داروهای خاصی مصرف میکند یا دارای بیماریهای مزمنی مانند دیابت یا مشکلات قلبی است، باید این موارد را با پزشک خود در میان بگذارد تا تدابیر لازم اتخاذ شود.
در مواردی که بیمار سیگار میکشد، پزشک بهطور معمول توصیه میکند که قبل از عمل از مصرف دخانیات خودداری کند. سیگار کشیدن میتواند فرآیند بهبود استخوان را مختل کرده و احتمال شکست پیوند را افزایش دهد. به همین دلیل، ترک سیگار برای حداقل چند هفته قبل و بعد از عمل ضروری است. همچنین، ممکن است پزشک توصیه کند از مصرف الکل و برخی داروهای رقیقکننده خون مانند آسپیرین یا ایبوپروفن در هفتههای قبل از عمل خودداری شود.
در نهایت، بیمار باید به خوبی در مورد نحوه آمادهسازی خانه یا محل استراحت پس از عمل آگاهی داشته باشد. در برخی موارد، استفاده از وسایلی مانند عصا یا واکر ممکن است پس از عمل لازم باشد. تنظیم محیط خانه بهگونهای که فرد بتواند بهراحتی استراحت کند و از وارد شدن فشار به ناحیه پیوند جلوگیری شود، از جمله موارد مهم در آمادگی پیش از جراحی است.
مراقبتهای بعد از عمل پیوند استخوان
مراقبت های بعد از عمل پیوند استخوان یکی از مهمترین عوامل برای موفقیت پیوند و تسریع بهبودی است. پس از عمل، بیمار به احتمال زیاد برای چند روز در بیمارستان بستری میشود تا تیم پزشکی وضعیت او را تحتنظر داشته باشند. کنترل درد از طریق داروهای مسکن، مراقبت از محل جراحی برای جلوگیری از عفونت و بررسی وضعیت کلی سلامتی از جمله اقدامات اولیه پس از عمل است. در این دوره، بیمار باید بهدقت دستورات پزشک را رعایت کند تا از هرگونه عارضه پس از جراحی جلوگیری شود.
استراحت کافی و پرهیز از فعالیتهای سنگین بخش مهمی از دوره بهبودی است. بسته به نوع و محل پیوند استخوان، ممکن است نیاز باشد که بیمار برای چند هفته یا حتی ماهها از وزنهگذاری روی ناحیه پیوند خودداری کند. پزشک ممکن است استفاده از بریس یا گچ را برای حمایت از ناحیه پیوند توصیه کند. فیزیوتراپی نیز ممکن است بخشی از برنامه درمانی پس از عمل باشد تا به بازسازی عضلات و استخوانهای آسیبدیده کمک کند.
مراقبتهای دیگر شامل تغذیه مناسب و مصرف مکملهای ویتامینی است که به بهبود سریعتر کمک میکند. ویتامین D و کلسیم بهویژه برای بازسازی استخوانها ضروری هستند. همچنین، بیمار باید به علائم عفونت مانند تب، قرمزی یا تورم در محل جراحی توجه کرده و در صورت مشاهده هر گونه علامت غیرعادی، فوراً با پزشک تماس بگیرد.
هزینه عمل پیوند استخوان
هزینه پیوند استخوان به عوامل مختلفی بستگی دارد و نرخ ثابتی نمیتوان برای آن عنوان کرد. نوع پیوند (مانند پیوند اتولوگ یا آلوگرافت)، پیچیدگی جراحی، مدتزمان بستری در بیمارستان و تخصص پزشک جراح ارتوپد از جمله عواملی هستند که هزینهها را تحت تأثیر قرار میدهند. همچنین، هزینههای مرتبط با آزمایشها و تصویربرداریهای قبل از عمل، داروهای پس از جراحی و جلسات فیزیوتراپی پس از عمل نیز باید در نظر گرفته شود.
نوع بیمه درمانی بیمار نیز نقشی کلیدی در میزان هزینهها دارد. برخی از بیمهها ممکن است هزینههای مرتبط با عمل پیوند استخوان را پوشش دهند، در حالی که برخی دیگر تنها بخشی از هزینهها را متقبل میشوند. در بسیاری از موارد، بیماران باید با شرکت بیمه خود مشورت کنند تا از میزان پوشش و شرایط آن آگاهی پیدا کنند. هزینههای جراحی در مراکز درمانی خصوصی معمولاً بالاتر از مراکز دولتی یا عمومی است، اما ممکن است بیمار دسترسی سریعتری به خدمات جراحی و مراقبتهای پس از آن داشته باشد.
در نهایت، هزینههای مربوط به بازسازی و مراقبتهای پس از جراحی نیز باید در نظر گرفته شوند. این هزینهها شامل فیزیوتراپی، تجهیزات کمکی مانند عصا یا واکر، و ویزیتهای مکرر با پزشک برای پیگیری روند بهبودی است. بهطور کلی، هزینه نهایی عمل پیوند استخوان میتواند از چند میلیون تا دهها میلیون تومان متغیر باشد.
جمعبندی
پیوند استخوان یکی از روشهای پیشرفته و مؤثر در حوزه جراحی ارتوپدی است که در مواردی همچون شکستگیهای پیچیده، تحلیل استخوان، یا آمادهسازی برای کاشت دندان بهکار میرود. این عمل به شکلهای مختلفی، از جمله استفاده از استخوان خود بیمار یا مواد مصنوعی، انجام میشود. روند پیوند استخوان شامل مراحلی است که با توجه به شرایط بیمار و نوع آسیب برنامهریزی میشود. مزایای این عمل، از جمله بهبود عملکرد استخوان و تسریع روند بهبود، بسیار ارزشمند است؛ اما در کنار آن، باید به خطرات احتمالی همچون عفونت و پسزدن پیوند نیز توجه داشت.
اگرچه این عمل برای بسیاری از افراد مناسب است، برخی شرایط خاص مانند بیماریهای شدید یا مشکلات سیستم ایمنی میتوانند مانع از انجام پیوند شوند. آمادگیهای قبل از عمل و مراقبتهای دقیق بعد از آن نیز در موفقیت عمل نقش حیاتی دارند. در نهایت، هزینه پیوند استخوان بسته به نوع روش و محل جراحی متغیر است، اما معمولاً در کنار دستاوردهای بهبودی و کیفیت زندگی بهتر، ارزش سرمایهگذاری دارد.
 پست قبلی
پست قبلی
 پست بعدی
پست بعدی








دیدگاه خود را با ما در میان بگذارید